
تعمیر هندپیس لیزر دایود
همانطور که در مباحث قبل توضیح داده شد. لیزر بار لیزرهای دایود، یک قطعه دایود می یاشد. که این قطعه
مشاوره قبل از جلسه لیزر برای به حداکثر رساندن نتایج و در عین حال به حداقل رساندن عوارض بسیار مهم است. پزشک باید انتظارات و اهداف بیمار برای درمان را در طول این برخورد ارزیابی کند. نشان دادن عکسهای قبل و بعد از یک نتیجه معمولی به بیماران میتواند به تعیین انتظارات بیمار در مورد اثربخشی درمان کمک کند. با این حال، بیمار باید درک کند که پاسخ های هر فرد به درمان می تواند متفاوت باشد.
نکته: برای ثبت و ارزیابی پاسخ، قبل از درمان، عکسهای قبل از درمان بگیرید.
برای دستیابی به نتایج رضایت بخش با NAFR، دو یا سه جلسه درمان برای درمانهای با 1927 نانومتر و چهار تا شش جلسه درمان برای بهبود بافت با دستگاه های 1540 و 1550 نانومتر مورد نیاز است. معمولاً این روشها هر 4 هفته یکبار انجام میشوند، و بنابراین ممکن است یک روند درمانی کامل 6 ماه یا بیشتر طول بکشد. آن دسته از بیمارانی که ترجیح میدهند تنها پس از یک جلسه نتایج چشمگیری داشته باشند، کاندیدای مناسبی برای لایه برداری غیرسایشی فرکشنال نیستند. در عوض، این بیماران ممکن است از لایه برداری فرکشنال سایشی بهره ببرند، که معمولاً به جلسات درمانی کمتری نیاز دارد، اما بهبودی بسیار طولانی تری دارد. این روش دردناک است، اما بیحسی موضعی و خنکسازی با هوا، این روش را در اکثر موارد قابل تحمل میکند. قرمزی و تورم به طور متوسط 3 روز طول می کشد. ظاهر قهوهای رنگ و سمبادهمانندی که پس از درمان افراد مبتلا به بد رنگی اپیدرم دیده میشود تقریباً 5 روز طول میکشد.
7-5 مراحل قبل از درمان
همه بیماران باید از کرم ضد آفتاب با طیف وسیع (SPF > 30) استفاده کنند و قبل، حین و بلافاصله پس از درمان از قرار گرفتن در معرض نور خورشید خودداری کنند. هیچ مدرکی مبنی بر اینکه درمان با هیدروکینون موضعی به مدت 1 تا 2 ماه قبل از لایه برداری غیرسایشی فرکشنال، خطر لک پس از التهاب را در افراد با انواع پوست تیره تر (IV تا VI) کاهش میدهد، وجود ندارد. همچنین هیچ مدرک علمی وجود ندارد که نشان دهد رتینوئیدهای موضعی باید قبل از درمان در افرادی که پوست حساس دارند، قطع شود. با وجود این، بسیاری از پزشکان استفاده از هیدروکینون را توصیه میکنند و از بیماران میخواهند که رتینوئیدها را قبل از لایهبرداری غیرسایشی فرکشنال قطع کنند.
رتینوئیدهای موضعی نیازی به قطع قبل از لایه برداری غیرسایشی فرکشنال ندارند. در برخی از بیماران با پوست حساس، انجام این کار ممکن است درمان را قابل تحمل تر کند.
در افرادی که سابقه عفونت ویروس هرپس سیمپلکس (HSV) دارند، پیش درمان با داروهای ضد ویروسی خوراکی توصیه می شود. برخی از پزشکان از استفاده روتین از پروفیلاکسی HSV بدون در نظر گرفتن عفونت قبلی حمایت می کنند. سه تا از اولین موارد هرپس زوستر با درگیری عصب سه قلو پس از NAFR گزارش شده است که همه بیماران سابقه آبله مرغان داشتند و هیچکدام پروفیلاکسی پیش از درمان دریافت نکرده بودند. بیمارانی که سابقه خانوادگی هرپس زوستر دارند و خودشان زونا نداشته اند، ممکن است قبل از درمان از درمان ضد ویروسی بهره مند شوند. آنتی بیوتیک های پیشگیرانه برای لایه برداری غیرسایشی فراکشنال مورد نیاز نیست.
مراحل در فتوترمولیز فرکشنال غیرسایشی به شرح زیر است:
آ. ریسک ها و محدودیت های رویه را بررسی کنید و به سوالات پاسخ دهید.
ب انتظارات بیمار را ارزیابی کنید.
ج قبل از عمل عکس بگیرید
د اگر بیمار سابقه تبخال دارد، پروفیلاکسی را برای HSV شروع کنید.
آ. از دستگاه خنک کننده پوست استفاده کنید.
ب هندپیس را عمود بر پوست بمالید.
ج احتیاط کنید که گرما زیاد نشود.
آ. برای به حداقل رساندن تورم از کمپرس سرد یا یخ استفاده کنید.
ب مراقبت های پس از درمان را مرور کنید
ج. جلسه بعدی را تعیین کنید.
در روز اولین جلسه درمان، عکسهای استاندارد شده سریالی باید گرفته شود تا بیماران بتوانند پیشرفت درمان خود را مشاهده کنند. بی حسی موضعی باید قبل از شروع درمان اعمال شود. چندین عامل بیحسی مختلف در حال حاضر در دسترس هستند، از جمله لیدوکائین 5% و 7%، تتراکائین 7%، لیدوکائین 23% / تتراکائین 7% و لیدوکائین 30%. بیحسی با تتراکائین باعث ایجاد اریتم قابل توجهی میشود که منجر به نارضایتی بیمار میشود. استفاده از لیدوکائین 30% به صورت پماد توصیه میشود. زیرا بیشترین راحتی را با کمترین اریتم فراهم میکند. برای به حداقل رساندن خطر سمیت سیستمیک ناشی از بی حس کننده های موضعی، مناطقی که کمتر از 300 تا 400 سانتی متر مربع باشد باید در طول هر جلسه انجام شوند. قبل از درمان، تمام ماده بیحسی باید کاملاً شسته شود. داروهای ضد اضطراب و مسکن خوراکی ممکن است در بخش کوچکی از بیمارانی که نمیتوانند این روش را تنها با بی حسی موضعی تحمل کنند، مورد نیاز باشد. در کسانی که این روش را با بیحسی موضعی خیلی ناراحتکننده میدانند، اولین کاری که باید انجام شود این است که آن را 30 دقیقه دیگر بگذارند و حتماً در طول 90 دقیقه چندین بار آن را به پوست بمالند تا نفوذ پوستی افزایش یابد.
استفاده از محافظ چشم فلزی توسط برخی برای بیماران توصیه میشود. همه افراد حاضر در اتاق درمان نیز باید از محافظ چشم استفاده کنند. وقتی صحبت از انتخاب پارامترهای درمانی می شود، باید تعدادی از عوامل از جمله اندیکاسیون بالینی، محل آناتومیک و فتوتیپ پوست بیماران در نظر گرفته شود. به طور کلی، مطالعات نشان میدهند که PIH زمان لایه برداری فرکشنال پوست تیرهتر، با استفاده از تنظیمات چگالی کمتر، پاسهای کمتر و فواصل درمانی طولانیتر انجام میشود، کمتر رایج است. درمان نواحی غیر صورت باید با چگالی و تنظیمات فلوئنس کمی کمتر انجام شود.
نکته: برای کاهش خطر مسمومیت با لیدوکائین باید از مناطق بزرگ درمانی (بیش از 400 سانتی متر مربع) اجتناب شود.
نکته: در بیماران با رنگدانه تیره تر، چگالی انرژی باید کاهش یابد. همچنین کاهش انرژی و انجام شات های کمتر را در تلاش برای کاهش خطر هیپرپیگمانتاسیون در نظر بگیرید.
7-6 تکنیک عمومی
راحت ترین حالت بیمار، خوابیده به پشت است. در این حالت، اپراتور میتواند به راحتی با آرنجهای نزدیک به 90 درجه بنشیند تا خستگی و آسیبهای استرس مکرر را کاهش دهد. در طول درمان، قرار دادن بیمار برای اطمینان از عمود بودن هندپیس لیزر بسیار مهم است. به عنوان مثال، هنگام درمان گردن، به خصوص در ناحیه زیر فک، پیشنهاد میشود که چانه به سمت بالا متمایل شود تا نوردهی بهتری داشته باشد.
برای انجام کار تکنیکی که در ادامه توضیح میدهیم، برای مثال برای درمان عارضههای مانند اسکار ها، ریتیدها، و پیری ناشی از نور عموما به 8 ردیف شات نیاز داریم که با50% همپوشانی انجام میشود. چندین شات به صورت خطی تحویل داده میشود، هندپیس به طور کامل متوقف میشود، بلند میشود، تغییر موقعیت میدهد و سپس در همان مسیر برای عبور دوم بازگردانده میشود. سپس هندپیس به میزان 50 درصد به سمت جانبی حرکت داده میشود و این تکنیک تا زمانی که ناحیه درمان کامل شود، تکرار میشود. در نتیجه، هر منطقه با چهار ردیف شات درمان می شود. برای چهار ردیف شات بعدی، شات ها را عمود بر ناحیه درمان اول هدایت می کنیم تا از پوشش کامل و یکنواخت لیزری اطمینان حاصل کنیم. تقسیم صورت به چهار ربع نیز به مدیریت ناحیه درمان و کاهش خطر همپوشانی یا از دست دادن یک بخش کمک میکند. به طور معمول، بیماران هر 4 تا 6 هفته یکبار تا 6 جلسه درمانی یا تا زمانی که نتیجه رضایت بخشی حاصل شود تحت درمان قرار می گیرند.
خنک کننده دستگاه تاثیر بسیار خوبی در کاهش درد حین درمان خواهد داشت. بسیاری از سیستم های لیزری اکنون با یک دستگاه خنک کننده داخلی نیز عرضه می شوند. همچنین میتوان از دستگاههای خنک کننده زیمر نیز استفاده کرد.
7-7 بعد از درمان
پس از اتمام درمان، به بیماران توصیه می شود پوست خود را حداقل به مدت 10 دقیقه یخ بگذارند و این کار را تا چند ساعت پس از درمان نیز ادامه دهند. این کار نه تنها به راحتی بیمار کمک میکند، بلکه تورم بعد از درمان را نیز کاهش می دهد.
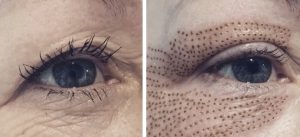
تورم معمولاً 1 تا 3 روز طول می کشد، اما در افراد نادر ممکن است تا یک هفته ادامه یابد. اگرچه پیش بینی تورم قبل از اولین جلسه درمان دشوار است، اما الگوی آن معمولاً در طول یک سری درمان ثابت میماند. بیمارانی که پس از اولین جلسه درمان ورم نمیکنند، با درمان های بعدی نیز ورم نمیکنند. اریتم بلافاصله پس از آن در تمام بیماران تحت درمان ایجاد می شود (شکل 7-8) و معمولاً در 3 روز بهبود مییابد. استفاده از مرطوب کنندههای غیر کومدوژنیک نیز توصیه میشود. به بیماران توصیه میشود تا چندین هفته پس از درمان از ضد آفتاب استفاده کنند تا خطر هیپرپیگمانتاسیون کاهش یابد. در افرادی که خطر هیپرپیگمانتاسیون دارند، هیدروکینون ممکن است بلافاصله بعد از درمان شروع شود. اما به طور معمول شروع عوامل روشن کنند، زمانیست که اولین علائم رنگدانه پس از التهاب را مشاهده کنیم، که معمولاً حدود روز 21 پس از درمان است.
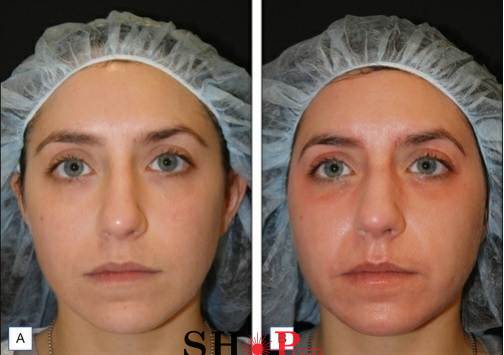
شکل 7-8: قبل از درمان (A) و بلافاصله پس از لایه برداری فراکشنال غیرسایشی (B) که اریتم را نشان میدهد.
7-8 ایمنی و عوارض
NAFR روشی است که به خوبی تحمل میشود و دارای مشخصات ایمنی عالی است. عوارض جانبی فوری و کوتاه مدت مورد مطالعه قرار گرفت. در مطالعه بر روی 60 بیمار با انواع پوست I تا IV، انتظار میرفت که همه بیماران بلافاصله پس از درمان دچار اریتم شدند که در اکثر بیماران طی 3 روز برطرف شد. خشکی پوست در 6/86 درصد بیماران رخ داد که معمولاً 2 روز پس از درمان ظاهر میشد و تا روز 5 یا 6 برطرف میشد. سایر عوارض جانبی شایع پس از درمان گذرا و شامل ادم صورت (82%) و پوسته پوسته شدن (60%) بود. خراش های سطحی کوچک نیز در6/46 درصد بیماران گزارش شده است. تصور میشود که این خراشها که همگی بدون عواقبی برطرف میشوند، مربوط به نبودن هندپیس به صورت عمود یا انباشتن پالس توسط اپراتور بیتجربه است. خارش (37%) و برنزه شدن (6/26%) نیز از عوارض جانبی رایج درمان هستند. شاید با ارزش ترین یافته از این مطالعه کوتاه مدت تاثیر بر کیفیت زندگی بیمار بود. 72٪ گزارش کردند که فعالیت های اجتماعی را به طور متوسط تنها 2.1 روز محدود میکند، که کاملاً در تضاد با زمان از نقاهت لایه برداری با لیزر معمولی دیده میشود. شایع ترین دلایل نسبت داده شده اریتم و ادم بود. درمان ها به خوبی تحمل میشدند، میانگین نمره درد 6/4 در مقیاس 1 تا 10بود. با توجه به اینکه NAFR به طور خاص برای به حداقل رساندن میزان عوارض ایجاد شده است، عوارض طولانی مدت نیز بسیار نادر است. مطابق با مطالعه دیگر، که همچنین میزان عوارض کوتاه مدت کم را گزارش کردند. در مطالعه آنها بر روی 422 بیمار با مجموع 961 درمان، شایع ترین عوارض عبارت بودند از ایجاد آکنه (87/1%)، شیوعHSV (77/1%) و ساییدگی (35/1%) که همه آنها با فرکانس کمتری نسبت به روش های سایشی رخ دادند. . شیوع آکنه بیشتر در بیماران مستعد آکنه رخ می دهد و بنابراین ممکن است در برخی از بیماران پروفیلاکسی آنتی بیوتیکی خوراکی در نظر گرفته شود. سایر عوارض غیر معمول شامل اریتم و ادم طولانی مدت بود. هنگامی که پارامترهای درمانی مشابه در فتوتیپ های مختلف پوست مورد استفاده قرار گرفت، احتمال بروز عوارض در آن هایی که رنگدانه های تیره تر داشتند، به خصوص با توجه به PIH بیشتر بود. اگرچه PIH یک عارضه غیر معمول (73/0%) بود، اما به طور متوسط 51 روز طول کشید که به طور قابل توجهی بیشتر از هر عارضه دیگری بود. مطالعات نشان داده اند که با تنظیم مناسب پارامترها، بیماران با رنگدانه های تیره تر می توانند با خیال راحت تر درمان شوند.
در مطالعهای دیگر شواهدی را ارائه کردند که تراکم MTZ ها ممکن است به طور خاص خطر PIH را افزایش دهد. با کاهش تراکم و افزایش فاصله درمان، خطر ابتلا به PIH در بیماران با پوست تیرهتر به میزان قابل توجهی کاهش مییابد. استفاده از ضد آفتاب و هیدروکینون باید هم قبل و هم بعد از درمان انجام شود تا این خطر حتی بیشتر به حداقل برسد. اگرچه عوارض، به ویژه عوارض طولانی مدت، بسیار نادر است، اما باید به بیماران آموزش داده شود که انتظار عوارض جانبی معمولی، از جمله اریتم پس از درمان، ادم، خشکی پوست و پوسته پوسته شدن را داشته باشند.

همانطور که در مباحث قبل توضیح داده شد. لیزر بار لیزرهای دایود، یک قطعه دایود می یاشد. که این قطعه
معرفی لیزرهای دایود ماده فعال لیزرهای دایود، یک دایود که یک قطعه نیمه رساناست میباشد. به واسطه استفاده از نیمه
معرفی لیزر اندیگ یکی از معروفترین بلورهای اکسیدی که به عنوان ماده فعال لیزری در لیزرهای حالت جامد استفاده میشود،
معرفی لیزر الکساندرایت لیزرهای الکساندرایت در اواخر دهه 1970 کشف شدند. لیزرهای الکساندرایت، لیزرهای حالت جامد دوپ شده با کروم
تفاوت دستگاه IPL با لیزر چیست؟ یکی از دستگاههای نوری که گاه به اشتباه نام لیزر خوانده می شود، دستگاههای
بلفاروپلاستی با لیزر که به عنوان جراحی پلک با لیزر نیز شناخته می شود، یک عمل زیبایی است که در
آکنه کیستیک نشان دهنده یکی از چالش برانگیزترین اشکال آکنه است که با وجود ریشه های عمیق آن در زیر
قصد داریم نحوه پاک کردن خالکوبی با لیزر را برایتان شرح دهیم . وقتی خالکوبی می کنید، می تواند ایده

لیپوساکشن لیزری با نام اسمارت لیپو یا لیپولیز لیزری نیز شناخته می شود و با لیپوساکشن جراحی تفاوت دارد زیرا
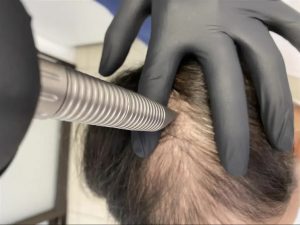
برای اینکه بدانید آلوپسی چیست ؟و درمان آلوپسی با لیزر چگونه است با ما همراه باشید. آلوپسی یک بیماری بسیار
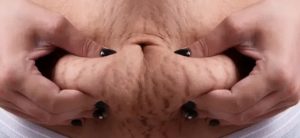
از بین بردن ترک پوست شکم برای خانم ها مخصوصا پس از بارداری بسیار مهم است . درمان ترک پوست

لیزر کیوسوییچ چیست؟ کیوسوییچ در واقع یک روش برای تولید زمان های بسیار کوتاه با انرژی بسیار بالا است. در

آنچه که باید در مورد لیزر کیوسوییچ بدانید در کلینیک های زیبایی معتبر که به صورت اصولی کار لیزر موهای
لیزرهای کیوسوئیچ (QS) با نتایج بالینی عالی، قابلیت پیش بینی چشمگیر و مشخصات ایمنی خوب به طور گسترده ای استاندارد
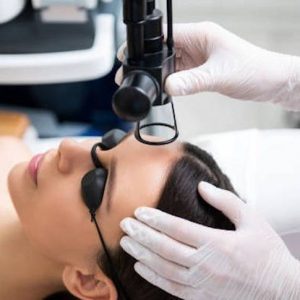
جوانسازی و زیبایی پوست صورت بر بازگرداندن کیفیت و کانتور پوست تمرکز دارد. با بالا رفتن سن افراد، پوست صورت
ویژگیهای پرتو لیزری تکفامی: بسته به ماده فعال لیزری فوتونها با یک طول موج (تک رنگ) تولید میشوند. همدوسی: دو
جنس امواج لیزر و نور از چیست؟ 1-1 مقدمه: ما جهان اطراف خود را از طریق نور میبینیم. نور خورشید